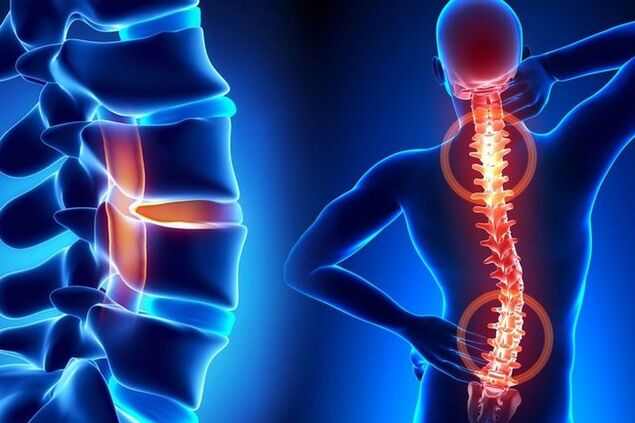
A osteocondrose da coluna vertebral é uma destruição degenerativa-distrófica causada pelo adelgaçamento gradual do tecido cartilaginoso nos discos intervertebrais. Todas as pessoas são suscetíveis a esta doença, pois devido à postura ereta a coluna vertebral humana sofre enormes cargas. Se levarmos em conta os fatores prejudiciais, então, aos 40-50 anos, a osteocondrose das costas é encontrada em quase todas as pessoas. A patologia não pode ser completamente curada. É impossível interromper o processo degenerativo relacionado à idade, mas com o tratamento adequado ele pode ser retardado. Você deve aprender como lidar adequadamente com os sintomas da osteocondrose.
Características gerais da patologia
A doença se desenvolve em três partes da crista - cervical, torácica e lombar. A osteocondrose cervical e lombar é mais frequentemente diagnosticada, uma vez que essas áreas apresentam maior mobilidade. Quanto mais movimentos ativos uma pessoa puder fazer nas articulações, mais propensos serão os discos intervertebrais a lesões e degeneração. A osteocondrose da região torácica ocorre com menos frequência, mas é mais grave.
A patologia é insidiosa porque contribui para o aparecimento de outras doenças degenerativas no corpo, incluindo a hérnia intervertebral. Nos estágios iniciais, o paciente não sente dor, mas já aparecem alterações metabólicas persistentes no metabolismo cálcio-fósforo, que perturbam a estrutura óssea da coluna. A circulação sanguínea na área afetada deteriora-se, o que leva à degeneração prematura.
O disco intervertebral contém um anel fibroso coberto por microfissuras. Um núcleo pulposo aparece na superfície do dano - partes dele começam a vazar gradualmente. No contexto dos processos degenerativos, o anel fibroso começa a enfraquecer e esticar, o que leva a um aumento na área de microdanos. Quando o anel fibroso se rompe, o núcleo pulposo sai. É assim que surge uma hérnia intervertebral da medula espinhal.
Se você retardar o processo de degeneração que causa a osteocondrose, hérnias e saliências aparecem mais tarde. Quanto mais cedo o tratamento for iniciado, mais fácil será combater os sinais de deterioração. Os sintomas da osteocondrose das costas dependem da localização na crista e do efeito de doenças concomitantes no corpo.
Causas que provocam osteocondrose da coluna vertebral
Na maioria das situações, a doença é hereditária. Em outros casos, a doença ocorre no contexto de condições adversas comuns que podem provocar uma exacerbação, incluindo:
- Lesões anteriores nas costas, incluindo danos aos ossos, articulações e tendões.
- Problemas com o sistema músculo-esquelético, incluindo má postura e pés chatos.
- História de distúrbios metabólicos, incluindo patologias endócrinas. Pessoas com hipotireoidismo e diabetes não compensados correm o risco de desenvolver problemas ósseos. Esses problemas afetam negativamente a absorção de cálcio.
- Ter excesso de peso. Com obesidade e alto índice de massa corporal, a pessoa apresenta desgaste prematuro das articulações. O peso pesado exerce pressão sobre o sistema músculo-esquelético, o que afeta negativamente a saúde da coluna.
- Má nutrição. Uma dieta diária pobre em nutrientes e microelementos causa hipovitaminose, que faz com que o corpo humano sofra sistemicamente, o que pode afetar negativamente o estado da coluna.
- Inatividade física. Está provado que um estilo de vida sedentário leva à fragilidade dos ossos. A atividade física moderada é benéfica.
- Levantando pesos. Assim como a atividade muscular insuficiente, o esforço excessivo excessivo é repleto de microtraumas e danos, o que provoca doenças do sistema músculo-esquelético.
- Infecções virais ou bacterianas anteriores. Exemplos: osteomielite, poliomielite.
- Ter maus hábitos. O abuso de álcool e nicotina causa deterioração da circulação sanguínea, o que afeta negativamente o estado do sistema esquelético.
Fatores que influenciam a ocorrência da doença:
- Defeitos espinhais congênitos.
- Má postura.
- Ter pés chatos.
- Permanência prolongada na posição sentada ou em pé.
- Pertencente ao gênero feminino. Mulheres durante a gravidez e a menopausa apresentam aumento da perda óssea. Com a deficiência prolongada de cálcio e outros minerais, ocorre um processo degenerativo na coluna, contribuindo para o aparecimento da osteocondrose.
- Hipogonadismo. Com deficiência de hormônios esteróides em ambos os sexos, o cálcio praticamente não se fixa no tecido ósseo. Como resultado, o paciente sofre de osteocondrose relacionada à idade. Em tenra idade, essas condições ocorrem muito raramente. Neste caso estamos falando de mutações.
Considerando os fatores de risco acima, você deve tentar manter um estilo de vida tranquilo.
Estágios do desenvolvimento da doença
A doença apresenta 4 estágios de doença, incluindo o seguinte quadro:
- A fase inicial é a fase dos processos metabólicos degenerativos. O paciente não apresenta sintomas, pois o tecido cartilaginoso ainda não começou a se deteriorar ativamente. Começa a deformação do disco intervertebral. Como ainda não há protrusão, o paciente não sente dores nas costas. Normalmente, no estágio inicial da osteocondrose, a doença raramente é descoberta, mais frequentemente por acaso. Nem todo especialista consegue perceber os primeiros sinais de degeneração. Em casos raros, o paciente pode sentir desconforto mínimo associado ao excesso de trabalho. As costas do paciente começam a doer quando fica em pé ou sentado por muito tempo. Além disso, essa dor está associada à tensão excessiva e à fraqueza da estrutura muscular.
- No segundo estágio, inicia-se a destruição ativa do anel fibroso, o que provoca diminuição da altura do disco intervertebral. Nessa fase, o paciente atento já recorre ao especialista, pois sente sintomas mais vívidos. A cabeça pode começar a doer com frequência e podem ocorrer picos de pressão inexplicáveis. Muitas vezes dói na parte inferior das costas, pescoço ou omoplatas. O paciente não tolera mais exercícios prolongados e cansa-se rapidamente. Nesta fase, a osteocondrose é detectada por radiografia.
- No terceiro estágio, a doença causa protrusão do anel fibroso. Durante o diagnóstico, o paciente é diagnosticado com uma protrusão ou pequena hérnia intervertebral, o que gera sérios problemas no dia a dia. A cartilagem já está enfraquecida e o paciente se sente muito mal. A terceira fase é transitória em termos de tratamento. Nesta fase, ainda é possível utilizar o tratamento conservador para que o paciente se sinta melhor e retardar o desenvolvimento da hérnia.
- Etapa 4 – terminal. As vértebras perdem elasticidade e mobilidade. O paciente sente dores não só durante o dia durante os movimentos, mas também à noite. O sono é perturbado e aparecem sintomas neurológicos, pois o desconforto é crônico. A síndrome da fadiga crônica está piorando. Nesta fase já são diagnosticadas hérnias significativas, interferindo na vida normal do paciente. Nesse caso, está indicada a intervenção cirúrgica para remoção dos osteófitos. O tratamento conservador em casos avançados não traz alívio.
Quanto mais cedo a osteocondrose for detectada, mais fácil será combatê-la. Nos estágios 1-2, ainda é possível reverter o desenvolvimento da patologia se você seguir incondicionalmente as prescrições médicas.
Tipos de osteocondrose espinhal
A coluna vertebral consiste em 3 seções, incluindo parte inferior das costas, região torácica e pescoço. Dependendo da situação individual, as lesões degenerativas ocorrem com mais frequência em um dos departamentos. Menos comumente, a patologia afeta vários segmentos da crista. As regiões cervical e lombar são as mais afetadas, pois é observado aumento de mobilidade nesses locais. Se a coluna torácica for afetada, a patologia é mais grave devido às características anatômicas da crista nessa área.
A osteocondrose da coluna lombar é mais comum. A prevalência da patologia está associada ao aumento da carga na parte inferior do corpo. Além disso, esta parte das costas é mais propensa à formação de hérnias e saliências. Se um paciente com esse histórico desenvolver complicações, surgirão problemas de mobilidade, evacuação e micção. Casos avançados requerem correção séria e intervenção cirúrgica.
Na osteocondrose da coluna cervical, ocorrem dores intensas e tiros na cabeça. Na maioria das vezes, a doença ocorre no contexto de trabalho sedentário prolongado e aumento da atividade física. Pacientes com esta doença também requerem uma abordagem integrada à terapia. Os danos à coluna cervical também se devem à presença de maior mobilidade nos ombros e na cabeça.
A osteocondrose torácica ocorre com menos frequência, pois devido à musculatura bem desenvolvida e à mobilidade reduzida, esta área é menos suscetível a tal processo patológico. Esse tipo de osteocondrose é de difícil diagnóstico, pois os sintomas da patologia se assemelham a doenças do coração, pulmões ou estômago. Na osteocondrose torácica, observa-se com mais frequência dor irradiada para a região das costelas e do coração, por isso a doença é confundida com cardiopatia isquêmica e sinais de infarto. Um importante critério diagnóstico é que se, ao reclamar de dores no peito, não forem detectados problemas cardíacos, deve-se consultar um neurologista ou traumatologista.
Quanto mais velho o paciente, maior o risco de a degeneração da articulação espinhal afetar múltiplas partes da coluna.
Sintomas de osteocondrose espinhal
Os sintomas podem ser divididos em gerais e específicos. A segunda opção é típica para osteocondrose de qualquer parte, dependendo da localização. Os sinais comuns de doença degenerativa das costas incluem:
- Dor, mal-estar e desconforto. Considerando o grau e a localização do processo patológico, o paciente apresenta diversos graus de dor. Nos estágios iniciais, o desconforto é menor, premente. À noite, o desconforto diminui temporariamente. À medida que a degeneração espinhal progride, a dor torna-se mais forte e mais frequente. Na pior das hipóteses, a dor não para e impede você de dormir à noite.
- Fraqueza, fadiga constante. Os problemas da coluna vertebral estão frequentemente associados à condução nervosa prejudicada e ao fluxo sanguíneo deficiente. Se um paciente desenvolve ativamente osteocondrose, a síndrome da fadiga crônica ocorre com o tempo. O paciente torna-se cada vez mais incapaz de realizar as tarefas laborais e a pessoa não dorme o suficiente. Quanto mais avançada a patologia, pior se sente o paciente.
- Diminuição da mobilidade em uma parte específica da coluna. Durante o período de exacerbação, não ocorre apenas dor persistente, mas também a mobilidade da área afetada das costas é significativamente limitada. Esse fenômeno está associado não apenas ao processo inflamatório, mas também à espasticidade muscular.
- Espasmo muscular na parte afetada da coluna. A osteocondrose não é apenas o resultado de processos degenerativos naturais do corpo. A inatividade física geralmente desencadeia a doença. Na ausência de atividade motora, os músculos atrofiam e não conseguem remover adequadamente a carga da coluna. Como resultado, surge uma tensão persistente, repleta de deterioração severa. O paciente apresenta múltiplos espasmos que devem ser aliviados com medicação.
- Síndrome radicular. Esse fenômeno é típico de todos os tipos de osteocondrose, sem exceção. Quando a patologia é complicada pelo aparecimento de hérnias, ocorre aumento da pressão do núcleo pulposo saliente sobre os segmentos nervosos. Como resultado, ocorrem efeitos adversos - mobilidade limitada, dor, lombalgia, parestesia e, em situações graves - perda de sensibilidade nos dedos e extremidades inferiores.
- Outras manifestações vegetativas. Estes incluem sintomas que lembram distonia vegetativo-vascular, distúrbios neurológicos, sinais do coração, pulmões e estômago.
Os sintomas distintivos da osteocondrose cervical incluem:
- Dor de cabeça. Ocorre repentinamente, e o ataque em si muitas vezes se transforma em enxaqueca, acompanhada de tonturas, náuseas, perda de consciência e picos de pressão. A condição é frequentemente associada a má circulação persistente na área afetada e raízes nervosas comprimidas.
- Dor no pescoço, trapézio ou parte superior das costas. Este sintoma está associado ao aumento da espasticidade muscular. A coluna não consegue suportar a carga, então esses músculos ficam sobrecarregados. Além disso, esta condição ocorre com mais frequência entre trabalhadores de escritório. A natureza da dor é incômoda, constrangedora e dolorosa.
- Aumento da pressão. Se uma hérnia intervertebral comprime o leito vascular, o paciente sofre uma crise de hipertensão que não está associada a problemas do sistema cardiovascular.
- O aparecimento de uma sensação de aperto no pescoço e na garganta. O fenômeno também está associado à espasticidade muscular, que causa compressão dos vasos do pescoço.
- Tiros nos dedos, clavículas e braços. Este é um sintoma puramente neurológico associado a raízes nervosas pinçadas.
- Falta de ar, dores no coração e na garganta são menos comuns.
Os sinais de osteocondrose torácica são assim:
- Sensação de aperto no peito.
- O aparecimento de ataques de neuralgia intercostal.
- Dor na região do coração não associada a patologia cardíaca.
- Queixas de falta de ar, dores no fundo do peito.
- Tosse não associada a problemas do sistema respiratório.
- Desconforto no estômago ou esôfago.
- Dor na área interescapular. Caracterizado por um curso crônico. Mais frequentemente, ocorre no contexto de sobrecarga muscular estática.
- Dormência nos braços, clavículas e dedos. Com menos frequência - na região lombar.
É assim que os sintomas da osteocondrose lombar se manifestam:
- Dor na parte inferior das costas.
- Sensações de puxão na região dos rins ou na parte inferior do abdômen.
- A ocorrência de compressão do nervo ciático.
- O aparecimento de um sintoma de músculo piriforme tenso. Se esse músculo sofrer espasmo, ele comprime o nervo ciático, o que causa sintomas específicos, incluindo queimação e tiros ao longo da perna, começando na região glútea e terminando na coxa e na perna. Este sintoma neurológico geralmente indica problemas na coluna.
- Problemas com movimentos intestinais e micção. Quando uma hérnia ou protrusão comprime as partes inferiores das terminações nervosas, a força de contração dos músculos lisos do intestino e da bexiga enfraquece significativamente com o tempo. Como resultado, desenvolvem-se atonia intestinal e retenção urinária. Tais condições são extremamente perigosas e requerem cuidados médicos qualificados.
- Com o tempo, a marcha do paciente muda e aparece claudicação em uma perna. A condição também está associada à compressão das terminações nervosas.
Se o paciente apresentar vários sintomas em uma parte específica da coluna, que lembram osteocondrose avançada, é necessário consultar um médico o mais rápido possível. Não existem critérios diagnósticos específicos que permitam detectar a doença por conta própria. É necessário passar por um diagnóstico abrangente, após o qual será determinada a causa exata da doença.
Diagnóstico de osteocondrose nas costas
O diagnóstico primário consiste na realização de uma anamnese. Um neurologista ou traumatologista pergunta sobre as queixas e examina as costas do paciente. Se o paciente não tiver certeza de que precisa consultar especificamente esses especialistas, ele deve inicialmente consultar um terapeuta. Um clínico geral examinará o paciente, registrará as reclamações em um cartão e encaminhará para um especialista.
O principal problema no diagnóstico da osteocondrose espinhal é que a patologia dá muitos sinais falsos que indicam outras doenças. Portanto, é necessário consultar várias vezes especialistas para garantir que não haja patologias associadas aos sistemas cardiovascular, respiratório e digestivo.
Que tipos de diagnósticos são geralmente prescritos:
- Radiografia. Esse tipo de exame é rápido e não exige grandes custos financeiros. A imagem pode ser obtida gratuitamente caso o paciente faça o procedimento no ambulatório do local do cadastro. Uma imagem de raio X pode avaliar superficialmente a condição da crista. Caso haja defeitos grosseiros ou sinais de diminuição da distância dos espaços intervertebrais, o paciente será encaminhado para outros procedimentos para esclarecimento do diagnóstico.
- Ressonância magnética ou tomografia computadorizada. Esses tipos de estudos veem claramente os tecidos moles, portanto são os principais métodos diagnósticos que reconhecem diversos processos degenerativos - deslocamentos, hérnias de disco, saliências. Com a ajuda de tais diagnósticos, não apenas a osteocondrose é detectada, mas também hérnias, saliências e nervos comprimidos.
- Exames laboratoriais. Às vezes é necessário fazer uma série de exames de sangue que ajudarão a encontrar doenças ocultas que afetam negativamente o curso da doença. Normalmente, os testes são realizados em combinação - OBC, OAM, açúcar, reguladores do metabolismo cálcio-fósforo, testes reumatológicos.
Com base nos dados obtidos, o médico faz um diagnóstico final. Após receber a conclusão, é necessário seguir as recomendações do especialista para suportar de forma menos dolorosa o curso da doença da coluna. Existem patologias que não podem ser completamente curadas. Isso inclui osteocondrose.
Tratamento da osteocondrose
Existem muitas opções de tratamento para esta doença da coluna vertebral. Eles são usados dependendo do estágio da complicação. Se a patologia estiver em estágio inicial, os melhores remédios são medicamentos e tratamento conservador. Em casos avançados é raro, mas pode ser necessária intervenção cirúrgica quando os medicamentos não ajudam e o paciente perde a sensibilidade nos membros, ficando incapacitado.
O que é usado entre produtos médicos:
- AINEs ou antiinflamatórios não esteróides. Esses medicamentos aliviam rapidamente a dor associada à inflamação ou irritação. O efeito terapêutico é alcançado rapidamente, em um dia. Portanto, tais medicamentos são a primeira escolha. Desvantagens dos AINEs - você não pode injetá-los por mais de dois dias. Na forma oral, alguns tipos de medicamentos são usados por no máximo três semanas. Essa limitação de uso é explicada pela alta gastrotoxicidade dos medicamentos. Pessoas que sofrem de úlceras pépticas ou gastrite também recebem medicamentos prescritos para proteger a mucosa gástrica.
- Os corticosteróides são analgésicos hormonais. Em caso de dor intensa e processos degenerativos, medicamentos especiais são administrados por via intra-articular para eliminar a inflamação local. Recomenda-se o uso de componentes prolongados. O ingrediente ativo dura até 3-4 semanas. Para alguns pacientes, uma injeção é suficiente para esquecer por muito tempo a dor.
- Os condroprotetores são medicamentos usados para fortalecer e nutrir o tecido cartilaginoso. Em muitos pacientes que sofrem de osteocondrose espinhal, a cartilagem e o tecido ósseo estão fracos, por isso é necessário fortalecê-los. Os condroprotetores não impedem o desenvolvimento da doença e a formação de tecido cartilaginoso, mas ajudam a retardar os processos degenerativos. Eles são realizados em um longo curso.
- Relaxantes musculares. Medicamentos usados para relaxar músculos tensos. A duração da terapia é de 2 a 4 semanas.
- Vitaminas B. Substâncias neurotrópicas - B1, B6 e B12 ajudam no tratamento de ciática ou compressão do nervo ciático. Em grandes doses, essas substâncias apresentam efeito analgésico e nutrem as fibras nervosas danificadas.
Os métodos de tratamento conservador incluem:
- Terapia manual. O método permite relaxar os músculos tensos através do trabalho das mãos de um especialista. Durante uma exacerbação, este tipo de tratamento não deve ser utilizado.
- Terapia por exercício. Com a ajuda da fisioterapia, você pode fortalecer os músculos. Está comprovado que as dores nas costas estão mais frequentemente associadas à fraqueza muscular, uma vez que a coluna não suporta a carga, razão pela qual ocorrem fadiga e desconforto. Para que o paciente sinta alívio, é necessário realizar os exercícios de forma consistente 2 a 3 vezes por semana. A educação física melhora a postura e elimina a dor.
- Massagem. Com a ajuda de um massoterapeuta, é possível melhorar o fluxo sanguíneo nos músculos danificados, o que tem um efeito positivo no bem-estar. O aumento do fluxo sanguíneo nutre e relaxa os tecidos, o que ajuda a combater os espasmos. O procedimento é contraindicado no período agudo e é realizado apenas durante a reabilitação.
- Fisioterapia. O tratamento conservador visa melhorar o fluxo sanguíneo nos tecidos danificados por meio de um método de hardware. Usando radiação atual ou magnética, a comunicação muscular é melhorada, o que ajuda a combater espasmos e dores crônicas. A fisioterapia permite o uso local de medicamentos sistêmicos, que penetram bem sob a pele.
Prevenção de doenças
A osteocondrose da coluna pode ser prevenida se você seguir um estilo de vida saudável, incluindo abandono de maus hábitos, alimentação adequada e combate à inatividade física. Você também precisa monitorar seu peso corporal. Pacientes obesos sofrem maior estresse não só nas costas, mas também em todo o corpo. Recomenda-se usar calçados ortopédicos e monitorar sua postura.

































